薬を服用したとき、体の中でどのように作用するのかをご存じでしょうか。薬は体内に入ると「吸収」というプロセスを経て効果を発揮します。中でも粘膜からの吸収は効率が高く、特別な意味を持ちます。
本記事では、薬の吸収メカニズムと粘膜の優れた吸収特性について、科学的根拠をもとに詳しく解説します。
薬の「吸収」とは何か?——基礎概念の整理
薬の効果が現れるまでには、体内でいくつかの段階を経る必要があります。これを薬物動態学の用語で「ADME」と呼びます。ADMEとは、Absorption(吸収)、Distribution(分布)、Metabolism(代謝)、Excretion(排泄)の頭文字を取ったものであり、薬が体内でどのように取り扱われるかを体系的に示した枠組みです。この中で最初に起こる「吸収」は、薬が投与部位から血液循環に入る過程を指します。
たとえば経口薬の場合、薬は胃や小腸などの消化管に達し、そこから血管内に移行します。このプロセスは単なる「通過」ではなく、分子が細胞膜を通り抜けるという精密な生理現象です。薬の分子は、主に受動拡散または能動輸送のいずれかの方法で吸収されます。受動拡散は、濃度勾配に従って自然に分子が移動する現象で、多くの薬剤がこのメカニズムに従います。一方、能動輸送はエネルギーを必要とし、特定の輸送体が関与するため、選択性が高くなります。
また、吸収の効率には薬の物理化学的性質も影響します。分子の大きさ、脂溶性、水溶性、pHとの親和性などがその代表的要素です。特に脂溶性が高い薬は細胞膜を通過しやすく、より迅速に吸収される傾向があります。
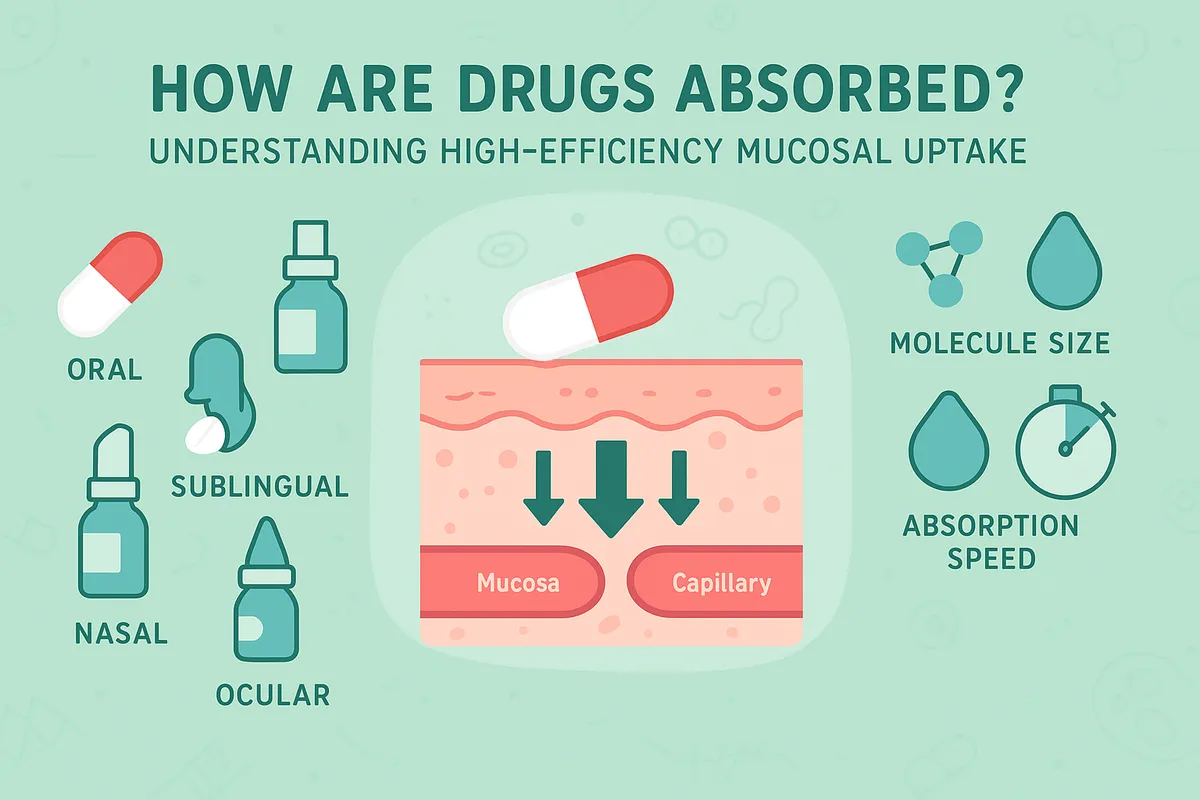
吸収の主なルート——経口、経皮、経粘膜の比較
薬が体内に入る経路は、その吸収効率や作用発現の速さに大きな影響を与えます。主なルートには経口、経皮、経粘膜があります。それぞれの特徴を理解することで、なぜ粘膜が優れた吸収経路とされるのかが明らかになります。
まずもっとも一般的な投与法である経口投与では、薬は口から摂取され、胃や小腸を通じて吸収されます。小腸は絨毛に覆われた広大な表面積を持ち、吸収には適した構造です。しかし、胃酸や消化酵素による薬物の分解、腸管内での吸収遅延、さらに門脈を通じて肝臓で代謝される「初回通過効果(first-pass effect)」によって、有効成分の一部が失われるという課題があります。これにより、経口薬のバイオアベイラビリティ(体内で有効に働く割合)は低下しやすくなります。
一方、経皮投与は、皮膚から薬を吸収させる方法で、貼付剤やクリームなどが該当します。皮膚は角質層という強固なバリアを持ち、異物の侵入を防ぐ機能に優れているため、吸収されるには分子量が小さく、脂溶性が高い薬である必要があります。吸収は比較的遅く、作用は穏やかに持続する傾向があります。そのため、持続的な血中濃度を保ちたい場合や、局所的な効果を期待する治療に適しています。
そして注目すべきは経粘膜投与です。これは鼻腔、口腔(特に舌下)、直腸などの粘膜を介して薬を吸収させる方法です。粘膜は皮膚と比較して非常に薄く、血管が豊富に分布しているため、薬が速やかに血中に取り込まれます。さらに、経粘膜投与では肝臓を通過せずに全身循環に達するため、初回通過効果を回避できるという利点があります。その結果、作用発現が早く、効率の良い吸収が期待できるのです。
粘膜の構造と生理的特性
粘膜とは、体内と外界が接する開口部に存在する上皮組織であり、口腔、鼻腔、消化管、泌尿生殖器などに広く分布しています。その最大の特徴は、外部からの異物の侵入を防ぎながらも、必要な物質を選択的に吸収できるという「選択的透過性」を備えている点にあります。薬物吸収においてこの性質は極めて重要です。
まず粘膜の基本構造を見てみましょう。粘膜は一般に「上皮細胞層」「基底膜」「粘膜固有層」の三層構造を持ち、上皮細胞は1層または複数層から成り、粘液を分泌して保護作用を担います。たとえば舌下や直腸などの粘膜は、比較的薄い単層上皮で構成されており、この薄さが薬物の迅速な透過を可能にします。
また、粘膜下には毛細血管が密に分布しており、薬物が粘膜を通過するとすぐに血流に乗って全身循環へと移行します。この「血流の豊富さ」こそが、粘膜吸収の効率を高める鍵の一つです。血流が速いほど、薬物は速やかに体内に取り込まれ、局所に留まることなく作用点に到達します。
さらに注目すべき点は、粘膜に存在する酵素活性の違いです。たとえば消化管のような粘膜では、多種多様な消化酵素が薬物を分解し、吸収効率を低下させることがあります。一方で、鼻腔や舌下の粘膜にはこのような酵素の活性が比較的低く、薬剤が分解されずにそのまま吸収されやすいという特性があります。
なぜ粘膜は吸収効率が良いのか?
粘膜からの薬物吸収が効率的である理由は、生理的構造に加え、薬物動態学的な利点が複合的に作用しているためです。ここでは、主に3つの要素に焦点を当ててその理由を明らかにしていきます。
ファーストパス効果を回避できる
第一に、粘膜投与によって「ファーストパス効果(初回通過効果)」を回避できることが挙げられます。経口薬の場合、消化管から吸収された薬は門脈系を経由して肝臓に到達し、そこで酵素による代謝を受けます。この過程で有効成分の一部が分解され、実際に全身循環に到達する量が減少してしまいます。しかし、粘膜から直接吸収された薬は、体循環系に直接入り込むため、肝臓での代謝を経ることなく高いバイオアベイラビリティを保つことができます。
薄く血管密度が高い
第二に、吸収速度の点でも粘膜投与は優れています。前述の通り、粘膜は薄く、血管密度が高いため、薬物が短時間で血中に移行します。これにより、作用の発現が迅速であることが特徴です。たとえば、狭心症の急性発作に用いられるニトログリセリン舌下錠は、舌下粘膜からの迅速な吸収によって数分以内に効果を発揮します。これは経口投与では到底実現し得ない即効性であり、生命を左右する場面でも重要な意味を持ちます。
局所作用を発揮する
第三に、粘膜投与は薬剤の種類によっては有用な選択肢となり得ます。点鼻薬や吸入薬などは、鼻腔や気道粘膜から直接吸収されることで局所作用を発揮すると同時に、全身への移行も一部可能とします。例えばインフルエンザ治療薬の一部は、鼻腔からの投与によりウイルスの増殖を局所で抑えつつ、必要に応じて全身的な作用も期待されます。
医薬品設計における粘膜吸収の応用
粘膜の高い吸収効率は、現代の医薬品設計において大きな利点とされており、さまざまな剤形や治療戦略に応用されています。特に注目されるのは、舌下錠、経鼻スプレー、直腸坐剤、吸入薬といった、粘膜を介した非経口投与法です。これらは速効性が求められる疾患、あるいは経口投与が困難な患者への対応策として重要な役割を果たしています。
舌下錠は、薬剤を舌の下に置いて粘膜から吸収させる製剤で、主に循環器系の薬剤で利用されます。代表例であるニトログリセリンは、狭心症発作において迅速な血管拡張作用が求められるため、舌下からの吸収により数分で効果を発揮します。経口投与では肝臓の初回通過で大半が代謝されてしまうため、この方法が選ばれるのです。
経鼻スプレーもまた、高速な吸収と投与の容易さから注目されています。鼻粘膜は上皮が薄く、血管が豊富に走行しているため、薬剤が脳に至る「経鼻脳移行(nose-to-brain delivery)」の可能性も示唆されています。近年ではインフルエンザ治療薬や疼痛緩和剤に加え、認知症治療薬の経鼻投与に関する研究も進行中です。
さらに直腸坐剤は、特に小児や経口摂取が困難な高齢者において有用です。直腸もまた血流が豊富で、部分的に肝臓を通らずに吸収されるため、全身作用を迅速に発現させることが可能です。解熱鎮痛剤や制吐剤などが代表的な応用例です。
これらの剤形を設計するにあたり、薬剤師や製剤技術者は吸収効率を高めるための工夫を凝らしています。例えば、吸収促進剤(ペルメアビリティ・エンハンサー)を配合することで、粘膜の透過性を一時的に高め、薬剤の通過を助ける技術が用いられます。また、ナノ粒子製剤やマイクロスフェアといったドラッグデリバリーシステム(DDS)の開発も進んでおり、狙った粘膜領域への選択的な投与が可能になりつつあります。
歴史と研究の視点から見る粘膜吸収の進化
粘膜吸収という概念は、現代の薬理学的知見に基づいた最新の技術に見えるかもしれませんが、その起源は驚くほど古代にまで遡ることができます。人類は古くから、薬をより効果的に体内に取り込む方法を模索してきました。その中でも粘膜を利用する投与法は、経験則としてすでに実践されていたのです。
たとえば古代ギリシャやローマでは、舌下に薬草の抽出液を滴下する方法が文献に残っており、これが即効性をもたらすことが理解されていました。アーユルヴェーダや中国伝統医学でも、鼻から薬草を吸引する「経鼻投薬」が行われており、頭痛や意識障害に対する治療法として記録されています。これらは当時の理論体系ではなく、観察と経験に基づいたものですが、現代の薬物動態学の視点から見れば極めて理にかなった投与法だったといえるでしょう。
近代以降、薬物の吸収メカニズムについての理解が深まるにつれ、粘膜吸収の優位性は科学的に裏付けられていきます。20世紀初頭には、薬の吸収におけるpH、分子量、脂溶性などの因子が注目され、これがやがてファーマコキネティクス(薬物動態学)の確立につながります。特に1960年代以降、経口投与の限界と個体差が問題視されるようになり、代替投与経路として粘膜吸収が再評価されるようになりました。
さらに21世紀に入り、バイオテクノロジーやナノテクノロジーの進展により、粘膜吸収の精密な制御が可能となってきました。研究者たちは粘膜上皮の細胞間経路や輸送体の分布を分子レベルで解析し、どのような薬剤が粘膜に適しているか、どの製剤技術が最適かを設計できるようになりました。現在では、経鼻ワクチン、舌下免疫療法、経膣ホルモン製剤など、幅広い分野で粘膜吸収が応用されています。
まとめ
薬の吸収は、その効果を決定づける重要なプロセスであり、中でも粘膜からの吸収は構造的・生理的に非常に優れたルートです。粘膜は薄く血流が豊富で、初回通過効果を回避できるため、高速かつ効率的な薬物移行が可能です。
古代から利用されてきたこの経路は、現代の医薬品設計においても重要性を増しており、舌下錠や経鼻薬など、応用例は多岐にわたります。今後も粘膜吸収の理解と技術革新は進み、より効果的で安全な治療の選択肢を提供することでしょう。
市民の声